王耀辉医生的科普号
- 典型病例 病例汇报--宫颈癌肝内广泛转移的经动脉介入治疗一例
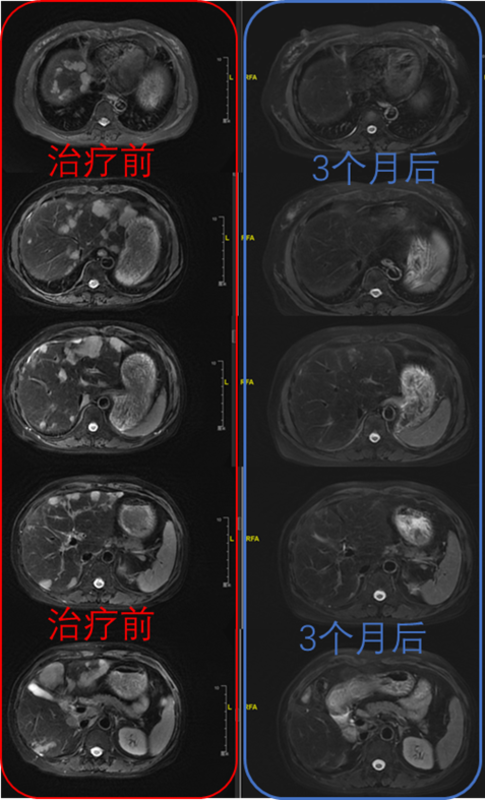
患者基本病情患者,女性,54岁,宫颈癌伴肝转移(IVB期)治疗经过:患者半年前发现因体检,发现经病理证实宫颈癌,全面检查后发现伴有肝、腹膜后、腹腔等部位淋巴结转移。予以白蛋白紫杉醇+卡铂及贝伐单抗治疗。治疗3周期后评估SD,后继续治疗3个周期,影像学评估较前进展,后门诊咨询。以经肝动脉灌注化疗4次,疗效评估完全缓解,目前患者随访中。介入治疗方案:肝动脉灌注化疗治疗小结:对于宫颈癌肝转移患者,经肝动脉灌注化疗是一种可选的方案。动脉灌注化疗是微创治疗,反应较化疗小,患者耐受好,患者住院时间短。肝动脉灌注化疗(HAIC)基于以下原理:肝内转移灶超过80%的血供来源于肝动脉,正常肝细胞的血供主要来源于门静脉。因此,肝动脉内化疗可将药物选择性输送至肿瘤病灶区域,对正常肝细胞相对影响较小。根据药物的清除特点和毒性特点,肝动脉内注射化疗要可达到更高的局部浓度。区域性给予因首过效应而在肝脏迅速代谢,不仅能够提高药物暴露水平,还能最大程度减少全身性副作用。介入治疗前后患者影像学对比:
 王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科37人已读
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科37人已读 - 医学科普 PTCD术后留置管注意事项
PTCD是缓解梗阻性黄疸的一种方式,PTCD手术的成功是第一步,患者肝功能的恢复是临床治疗的成功,是患者进一步的治疗的基础。维持引流管的通畅对于患者维持肝功能正常至关重要,术后的日常观察和护理非常重要,主要在于及时发现引流管异常,及时治疗。1.导管异位:引流管位于胆管内才能维持胆汁外引流的通畅,是术后患者居家观察的重要内容,也是常见的PTCD术后置管并发症。外引流管通畅是有刻度的,患者PTCD术后患者和家属要观察记录外引流管外露的长度,同时固定好引流袋,注意预防日常生活中牵拉引流管或引流袋,进而导致引流管从胆管内脱落至腹腔。可以给患者外用腹带固定。发现导管外牵拉,或者引流管内有血性红色液体,需及时就诊。2.胆汁颜色:正常胆汁颜色通畅为金黄色,清澈透明,无杂质。PTCD部分患者由于伴有不同程度的肝内胆管梗阻,细菌可能通过肠肝循环到达肝内胆管,进而发生感染。如果发现胆汁呈墨绿色,或者引流胆汁内有沉淀物,考虑感染继续较大,建议及时就诊。3.胆汁引流量的观察:通畅生理引流量为400-1000ml/24h左右,如果发现胆汁引流突然减少,首先观察引流管或者引流袋是否通畅,是否有打折;如果没有需要及时就诊。关于引流管的冲洗,建议在医生的指导下进行。留管期间严重的并发症有突发的出血,导管脱落伴腹腔感染等,建议及时就诊。局部皮肤换药,建议至医院由专业医生换药或者医生指导后自行更换。换药需要注意预防感染和导管从肝内拉出。
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科2218人已读 - 医学科普 静脉输液港PORT和PICC比较
 王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科313人已读
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科313人已读 - 医学科普 化疗---静脉输液装置,推荐输液港
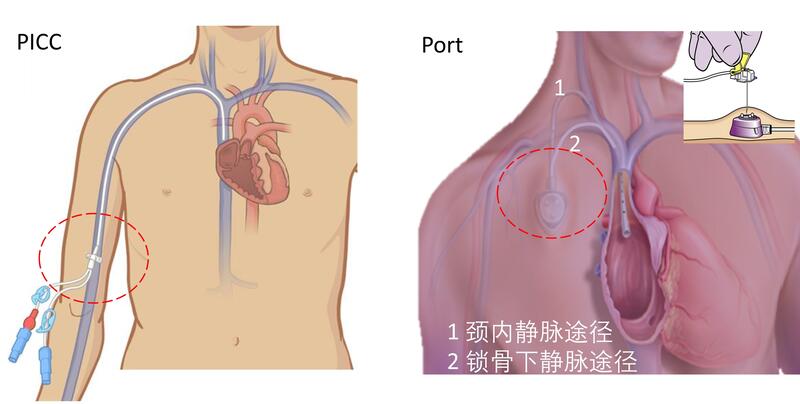
中心静脉导管的选择静脉输注化疗药物是治疗肿瘤的重要手段。现临床常用的化疗输液方式主要有:经外周静脉穿刺的普通针或留置套管针(peripheralveinindwellingneedle,PVC)、经外周静脉留置中心静脉导管(peripherallyinsertedcentralvenouscatheter,PICC)、经中心静脉静脉穿刺置管(centralvenouscatheter,CVC)和静脉输液港(totallyimplantableaccessport,PORT)。外周静脉穿刺针及留置套管针优点:操作方便,价格低廉,损伤性小,但留置时间短,一般为1-3天。缺点:不能保护血管,不适合输注对血管壁有刺激的化疗药物及某些营养物质,和日常活动不便。CVC优点:可以留置7-30天,输液速度较快,可测中心静脉压。缺点:有一定操作引起出血风险,易出现感染、血栓形成等并发症,需每周维护一次。PICC优点:相对操作风险较低,留置时间较长,价格较前两种方案贵。缺点:一周维护一次,出现静脉炎和血栓的概率高,且因管腔较细,不能测中心静脉压。输液港适用范围和CVC相似,但导管留置时间更长,最长可以达1年。PORT适应症同PICC,留置周期在所有输液通路中是最长,一般大部分患者3-5年是安全的。优点:并发症较PICC低,使用时间长,维护1月左右一次,对日常生活影响较小,长期(一般超过5个月左右,也有文献报道3个月左右)使用较PICC费用低,生活质量更高。缺点:需要到手术室置管,对术者有一定要求;皮肤有瘢痕一般2cm左右;目前费用偏贵。目前肿瘤患者临床广泛应用主要是2种途径,即经外周静脉穿刺中心静脉置管(PICC)和完全植入式给药装置(PORT)。PORT常见置入方式目前,临床上常用的输液港包括胸壁输液港、上臂输液港及股静脉港。胸壁输液港入路最常见,可以经颈内静脉、锁骨下静脉。相比锁骨下静脉置管美观设损伤最小,至于所报道锁骨下静脉置管时易出现血气胸、误穿动脉、导管夹闭综合征等并发症,从目前个人置管超过1200例/年经验来看,主要是盲穿导致,或者局部解剖不熟悉所致,目前在超声的引导下动脉、静脉和锁骨可以轻易分辨。对于颈内静脉通路,术者来说操作简单。考虑部分患者比较消瘦,或者化疗后期患者部分患者消瘦,皮下隧道经锁骨上到颈内静脉途径相对困难,锁骨下静脉是更好的选择。锁骨下静脉穿刺一般分内路、中路和外路,内路相对穿刺点靠近内侧,穿刺出血和夹闭综合征等并发症增加,外路穿刺简单但是上肢活动对港体有影响,所以通常可选择中路做为穿刺点。上臂输液港导管穿刺点多选在腋静脉、头静脉、贵要静脉等血管,在超声引导下置管安全,成功率高,术中并发症较低。但是,术后上肢静脉血栓发生率较胸壁港途径明显升高,超过1年存在可能由于导管与静脉形成血栓导致拔管困难。股静脉途径临床较少,常见于巨大纵膈肿块压迫上腔静脉或者胸壁置管没有港体放置空间,考虑股静脉途径,由于不方便临床较少放置。对于输液港置入手术,选择超声引导定位穿刺和有X线透视置管或者DSA手术室,可以术中及时处理并发症(导管末端异位、导管末端定位准确),减少术后并发症。对于PORT如何选个人认为如果化疗或置管时间超过3个月,能接受皮肤2cm切口的可以考虑PORT。相对于PICC(每周维护一次,最多用1年),PORT使用时间更长,生活更方便(一月维护一次,一般港体可以留置3-5年)。
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科1241人已读 - 医学科普 一图看静脉输液港置与PICC管位置差异
 王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科525人已读
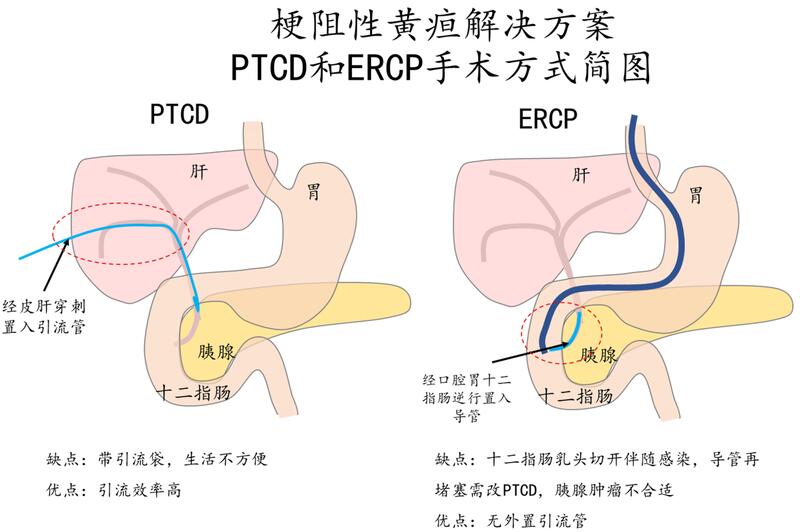
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科525人已读 - 医学科普 梗阻性黄疸解决方案: PTCD和ERCP手术方式简图
 王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科756人已读
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科756人已读 - 图文文章 梗阻性黄疸简述
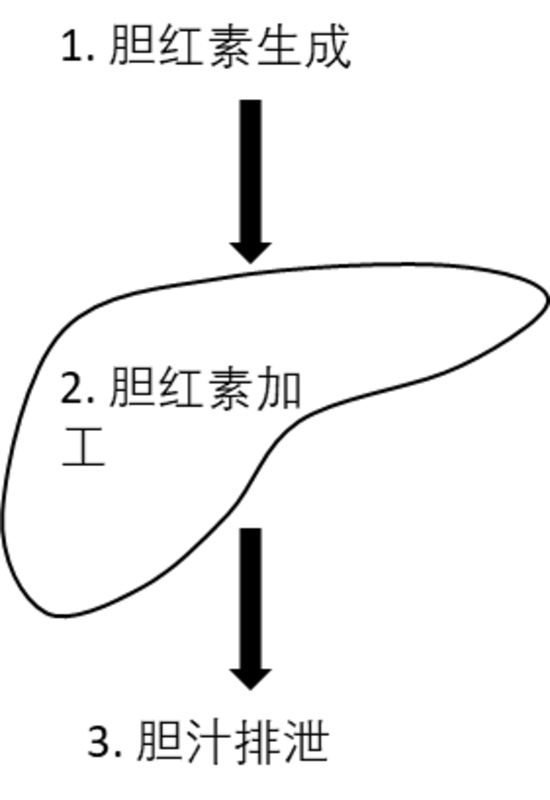
黄疸是临床常见症状与体征,表现为巩膜、黏膜、皮肤等黄染,是由于胆红素代谢障碍而引起血清内胆红素浓度升高所致。胆红素生成代谢过程:红细胞坏死--胆红素生成--肝脏胆红素加工--胆囊存储--进食后胆红素排泄--促进脂类等营养物质吸收。黄疸原因分类:1.生成过多如溶血、体内血块被吸收、无效造血等。2.肝脏功能障碍如肝炎、肝硬化、药物、感染或先天性原因导致胆红素代谢异常、恶性肿瘤导致储备不足等。3.排泄障碍即胆道阻塞,胆汁在由肝细胞处理后,经胆道系统,流入十二指肠之过程中,任一解剖位置发生阻塞,包括肝内胆管、总肝管、总胆管或十二指肠乳头,都会出现黄疸。梗阻性黄疸主要是胆红素生成并经肝脏加工后排泄受阻导致胆红素再次吸收入血,引起血液中胆红素浓度升高。梗阻性黄疸常见原因:1.良性相关胆管阻塞:胆管结石阻塞胆总管,胰头良性肿瘤,或者手术炎症导致胆管狭窄等。2.恶性相关胆管阻塞:胆管肿瘤,胰头肿瘤,肝脏肿瘤,胆管附近淋巴结肿大压迫等。梗阻性黄疸的诊断患者表现皮肤、炎黏膜黄染,皮肤瘙痒,恶心、呕吐,发热等。实验室通过检查肝功能可以明确血液胆红素水平,影像学包括超声、CT或者磁共振明确肝内胆管扩张。诊断梗阻性黄疸要依据患者病史,实验室检查和影像学检查结果。梗阻性黄疸的治疗1.保守内科治疗包括保肝、抗感染对症支持治疗。2.外科手术或者胆道介入外科手术一般在患者可以耐受手术的情况下解除胆道梗阻、修复和重建胆道。对于不能及时手术或者物手术机会的患者,通常采用PTCD或者ERCP的方式缓解患者黄疸,为后续进一步治疗提供支持。
 王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科544人已读
王耀辉 副主任医师 复旦大学附属肿瘤医院 介入治疗科544人已读





